Garciandía Sánchez A. ,Ortiz Zamorano S., EuroEco 2021;10(1): 28-32.
|
a Residente de 2do año de MFYC, Hospital El Escorial. Zona asistencial noroeste. San Lorenzo de El Escorial. Madrid. España.
Correo electrónico: aranzazu.garciandia@salud.madrid.org
|
INFORMACION DEL ARTICULO |
R E S U ME N | |
On-line el 15 de agosto de 2020 |
©Sociedad Española de Médicos Generales y de Familia Publicado por Ecosemg Galicia.
|
|
Palabras clave:TEP; Trombo; Aurícula; Ecocardiograma |
||
| Looking for the lost thrombus
A B S T R A C T |
||
Keywords:PTE; Thrombus; Atrium; Echocardiogram |
Venous thromboembolic disease (VTE) represents a spectrum of diseases that encompass both deep vein thrombosis (DVT) and pulmonary thromboembolism (PTE), which share the same predisposing factors. In 90% of cases the embolus that causes PTE comes from a lower limb DVT, which is often asymptomatic. In 70% of PET patients, DVT is diagnosed if sensitive methods are used. Other, more rare, sources of emboli are pelvic veins, upper extremities, and right heart chambers. In this article, we present the case of a 91-year-old woman who is diagnosed with massive bilateral PET scans. After performing various complementary tests, with special mention of imaging tests using ultrasound, it is diagnosed as a possible underlying cause: DVT in the lower left limb (MII) and thrombus in the right atrium (AD). |
Caso Clínico
Mujer de 91 años que acude a Urgencias por empeoramiento del estado general, dolor e inflamación en miembro inferior izquierdo (MII) de 4 días de evolución. Sus familiares refieren que presenta mayor dificultad para la deambulación y dificultad para el habla. La paciente refiere mareos de minutos de duración con sensación de inestabilidad, sin náuseas ni vómitos. Afebril. No dolor torácico, no disnea, no palpitaciones. Estuvo en tratamiento antibiótico por una infección del tracto urinario (ITU) hace 15 días, sin síndrome miccional actual. No otra sintomatología asociada.
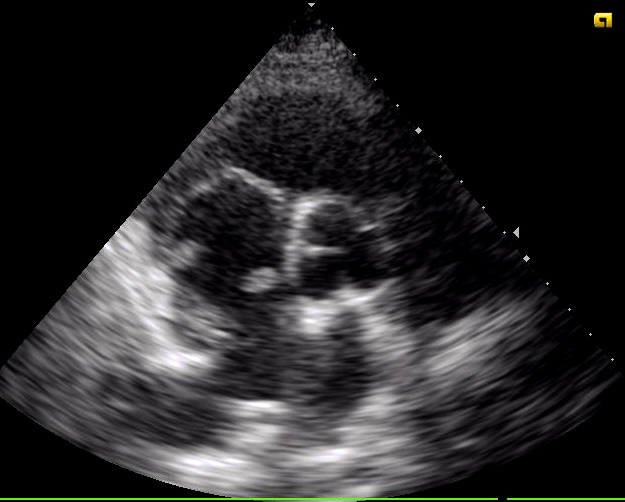
Antecedentes:No reacciones alérgicas medicamentosas conocidas (RAMC)No factores de riesgo cardiovascular (FRCV).Antecedentes personales (AP): Depresión, Acúfenos en contexto de presbiacusia estudiados en Otorrinolaringología, Deterioro cognitivo.Antecedentes quirúrgicos (AQ): Apendicectomía. Carcinoma basocelular en frente. Amigdalectomía. Tratamiento habitual: Vandral 150 mg 1-0-0, Risperidona 1 mg 0-0.5-0.5, Mirtazapina 0-0-1, Astenolid 1 ampolla al día. Situación basal (SB): Vive en domicilio. Apoyo familiar. Camina sin ayuda. Dependiente para las actividades básicas de la vida diaria (ABVD). Exploración clínica:Hemodinámicamente estable. Buen estado general (BEG). Consciente, orientada en las 3 esferas y colaboradora. Bien nutrida, hidratada y perfundida. Eupneica en reposo. Afebril. Sistema nervioso central (SNC): Glasgow 15. Sin signos de focalidad neurológica. Auscultación cardio-pulmonar (ACP): rítmica, sin soplos. Murmullo vesicular conservado (MVC), sin ruidos sobreañadidos. Pruebas complementarias (PPCC): -Electrocardiograma (ECG): taquicardia sinusal a 108 latidos/min. QRS estrecho. PR normal. Ondas T negativas V1-V4. Q patológica en III – AVF. Analítica: Evolución:Ante paciente taquicárdica, con baja saturación de O2, síntomas y signos objetivados en exploración física (probable trombosis venosa profunda (TVP) en MII y escala de WELLS de 7.5 (riesgo elevado), se realiza con urgencia TAC de tórax para descartar tromboembolismo pulmonar (TEP) como primera sospecha diagnóstica, solicitando además analítica, ECG y rx de tórax. Tras resultados de dichas pruebas, se confirma TEP central bilateral y se cursa ingreso en Servicio de Medicina Interna. Ingreso en Medicina Interna: Se solicitan otras PPCC para descartar presencia de trombos en otras regiones anatómicas en contexto del TEP ya diagnosticado. Ecocardiograma 3/11/19: Importante asincronía y desplazamiento de septo hacia ventrículo izquierdo (VI) con aplanamiento más marcado en sístole como dato de hipertensión pulmonar (HTP) significativa. Ventrículo derecho (VD) severamente dilatado. Disfunción sistólica leve por parámetros longitudinales, subjetivamente moderada, con alteraciones segmentarias con imagen de disquinesia en zona apical de pared libre. Aurícula derecha (AD) dilatada. Se aprecian imágenes ecogénicas con movimiento libre en AD que en ocasiones se asoman a ventrículo derecho a través de válvula tricúspide (vídeo 1). Impresionan de trombos libres. Conclusiones: Datos de sobrecarga secundarios a TEP con dilatación severa de VD y desplazamiento de SIV hacia la izquierda, disfunción leve-moderada y alteraciones segmentarias del mismo. Imágenes de trombos libres en AD (figuras 1 y 2). HTP severa con PSAP de al menos 70-75 mmHg. Ecografía del Sistema venoso Profundo en MII 5/11/19: Material ecogénico no compresible en el sistema venoso profundo, se extiende desde vena femoral común (a nivel de bifurcación femoral) en sentido distal, visualizando afectación a nivel de femoral superficial y profunda, y vena poplítea; compatible con TVP. Conclusión: TVP, desde vena femoral común con extensión en sentido distal. TC CRANEAL SIN CONTRASTE URGENTE 8//11/19 : No se identifican signos hemorragia aguda intra ni extraaxial. Presenta áreas de hipoatenuación de la sustancia blanca de predominio periventricular sugestivo de leucoencefalopatía por afectación de vasos de pequeño calibre grado moderado – severo. |
FIGURA 1 y 2.Ecocardiograma donde se visualiza la presencia de trombos libres en AD
Figura 3 y Figura 4. Ecocardiograma realizado tras tratamiento anticoagulante con remisión de los trombos en la AD.
Comentario
El TEP es una entidad clínico-patológica que consiste en la obstrucción de la arteria pulmonar o sus ramas, generalmente por un trombo o émbolo. A nivel hospitalario se trata de una de las principales causas de muerte. Epidemiológicamente en España se calcula unas cifras de incidencia de TVP de unos 500.000 casos anuales, de los que unos 60.000 evolucionan a TEP, generando unos 50.000 ingresos hospitalarios1.
La embolización es el mecanismo más frecuente. En cuanto a su etiología, el 80% proviene de trombos del territorio ileofemoral y poplíteo2. Otra posible etiología que ha de tenerse en cuenta es la trombosis in situ, cuya causa principal es la infecciosa y en, segundo lugar, la neoplásica.
Los trombos en cavidades derechas son poco habituales (2-4%) y están asociados a una alta mortalidad (44,7%) y a una alta incidencia de TEP. Se clasifican en dos tipos: tipo A, coágulos móviles y serpinginosos que normalmente provienen de una TVP; y tipo B, coágulos inmóviles morfológicamente similares a los trombos de las cavidades izquierdas3. La prevalencia de trombos móviles en la aurícula derecha detectados mediante ecocardiografía en pacientes con TEP oscila entre un 10% y un 18%.
La clínica del TEP puede ser bastante inespecífica, por ello siempre debemos sospecharlo ante un paciente que presente síntomas cardiorespiratorios no justificados por otras posibles causas y presente factores de riesgo para ello. El síntoma más frecuente es la disnea (73%) y el segundo más frecuente es la taquipnea (54%). La triada clásica de dolor pleurítico, disnea súbita y hemoptisis solo está presente en un 40%4.
En cuanto al diagnóstico, el uso de la escala de Wells es un gran predictor para estimar la probabilidad pre-test de TEP. Si tenemos una baja sospecho lo primero que se ha de solicitar es un Dímero–D, si este es positivo ha de realizarse un Angio-TAC; si por el contrario, es negativo se ha de pensar en otros posibles diagnósticos. Si partimos de una sospecha moderada – alta directamente se solicita Angio-TAC.
Aunque el Angio-TAC es la prueba de imagen de elección, la ecocardiografía, dada su comodidad y su naturaleza poco invasiva, podría ser una alternativa.
Existen diversos signos ecocardiográficos cuyo hallazgo presentan una elevada especificidad para el TEP: trombos en cavidades derechas (99%), signo de McConnell (97%) (hipoquinesia de la pared libre con el sector apical conservado), dilatación del VD (80%) y movimiento paradójico del septum interventricular (95%)5,6.
El TEP se trata de una urgencia médica, por ello la decisión de iniciarse el tratamiento debe hacerse lo antes posible. Como tratamientos tenemos la fibrinólisis, la embolectomía, los filtros de vena cava y los anticoagulantes4. El tipo de tratamiento va a depender del estado hemodinámico del paciente, de su probabilidad de tener TEP y de su riesgo hemorrágico.
Vídeo 1: Reproducción real de la presencia de trombos libres en la AD de nuestra paciente, visualizados a través de ecocardiograma
Vídeo 2: reproducción real de la remisión de trombos en AD tras tratamiento anticoagulante, visualizados a través de ecocardiograma
Bibliografía
|
Garciandía Sánchez A. ,Ortiz Zamorano S., EuroEco 2021;10(1): 28-32.